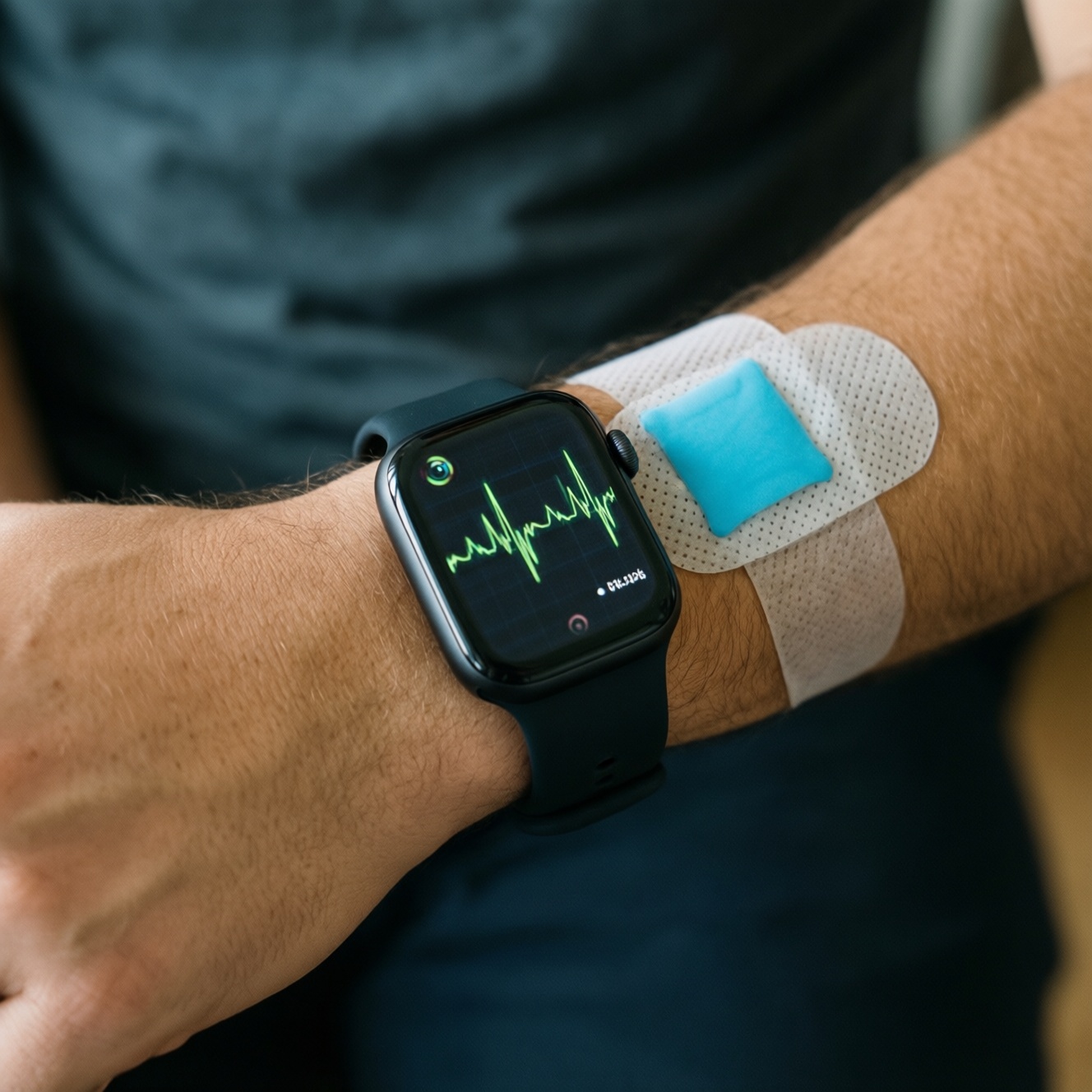
Носимые устройства в кардиологии - это потребительские и медицинские гаджеты (часы, пластыри, регистраторы), которые непрерывно или эпизодически измеряют пульс и/или снимают ЭКГ, помогая раньше заподозрить аритмию и направить человека на подтверждающую диагностику. Их сила - в длительном наблюдении в обычной жизни, а слабость - в артефактах и ограниченной верификации.
Главные выводы по носимым устройствам в кардиологии
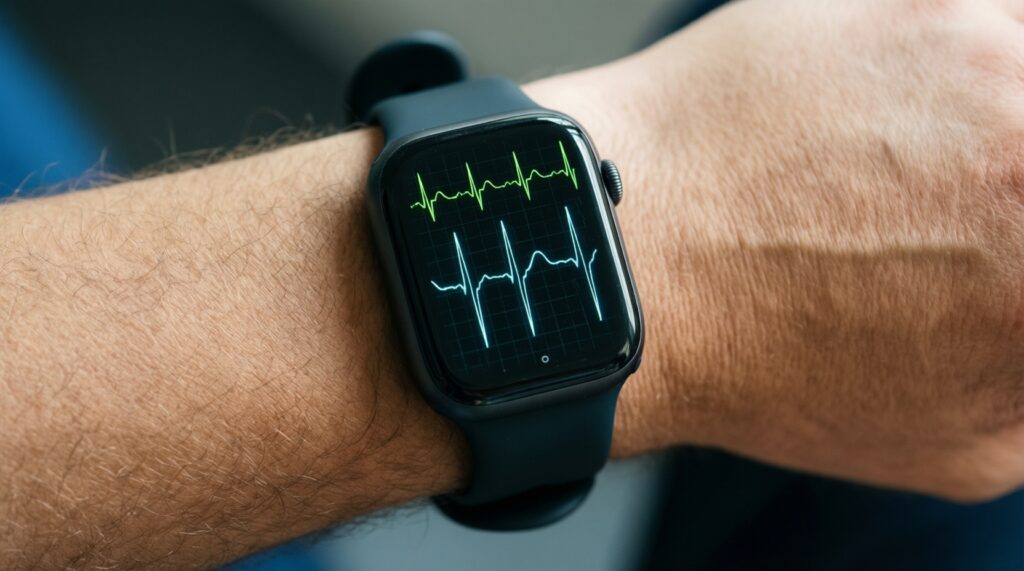
- Для раннего выявления аритмий носимые устройства полезны как инструмент скрининга и триггер для дообследования, а не как окончательный диагноз.
- PPG (оптика) хорошо подходит для длительного наблюдения пульса, а "одноотведённая" ЭКГ в часах/регистраторах - для подтверждения эпизода в момент симптомов.
- Качество данных важнее "умности" алгоритма: движение, контакт с кожей и ритм дыхания чаще всего объясняют ложные тревоги.
- Практический максимум достигается, когда есть протокол: что считать событием, как фиксировать симптомы, куда и в каком виде передавать записи.
- Врачебная интеграция требует заранее решить вопросы информирования пациента, хранения данных и маршрутизации на Холтер/ЭКГ.
Технологии носимых устройств: принципы и типы датчиков
В кардиологии XXI века под носимыми устройствами обычно понимают два класса сигналов: фотоплетизмографию (PPG) для оценки интервалов между ударами и электрокардиографию (ЭКГ) в одном или нескольких отведениях. PPG регистрирует изменения кровенаполнения тканей светом (часто на запястье), а ЭКГ - электрическую активность сердца через электроды (в часах - контакт "палец-корпус", в пластырях - накожные электроды).
Границы понятия важны: "умные" часы с датчиком пульса - это ещё не кардиомонитор, а медицинский носимый регистратор - не обязательно "умный". В клинической логике устройство описывают по трём осям: какой сигнал снимает, как долго, можно ли извлечь пригодную для интерпретации ЭКГ-запись.
| Подход | Что измеряет | Сильные стороны | Типичные ограничения |
|---|---|---|---|
| PPG в часах/браслетах | Пульсовая волна (интервалы, вариабельность) | Длительное наблюдение, удобство, пассивный сбор | Артефакты движения, влияние контакта/кожи, не даёт полноценной морфологии ЭКГ |
| Одноотведённая ЭКГ в часах/портативных регистраторах | ЭКГ-сигнал в одном отведении | Можно "поймать" эпизод и показать врачу запись | Нужно активное действие пользователя, зависимость от техники снятия |
| Носимый пластырь/регистратор (амбулаторное ЭКГ) | ЭКГ (часто 1-2 отведения, непрерывно) | Выше шанс фиксации редких эпизодов, меньше влияние поведения | Требует сервиса расшифровки, вопросы переносимости и кожи |
- Уточняйте, какой именно сигнал используется: PPG и ЭКГ решают разные задачи.
- Фиксируйте сценарий: скрининг (PPG) или подтверждение эпизода (ЭКГ-запись).
- Сразу планируйте, как запись попадёт к врачу (PDF/изображение/сырой сигнал).
Методики мониторинга сердечного ритма в реальном времени
Мониторинг "в реальном времени" обычно означает: устройство либо постоянно оценивает нерегулярность ритма по PPG, либо позволяет быстро снять ЭКГ при симптомах. Практически это сводится к комбинации фонового контроля и событийной фиксации.
- Фоновая оценка: периодические измерения пульса/нерегулярности по PPG в покое и/или при активности.
- Событийная ЭКГ: пользователь запускает запись при сердцебиении, перебоях, слабости, одышке, головокружении.
- Дневник симптомов: отметка времени, активности, кофеина/алкоголя, стресса, лекарств.
- Порог тревоги: заранее определённые условия, когда нужно снять ЭКГ повторно и связаться с врачом.
- Передача данных: выгрузка отчёта и прикрепление к медкарте/телемедицинскому каналу.
- Подтверждение: при подозрении - 12-канальная ЭКГ и/или амбулаторное мониторирование (Холтер/пластырь) по назначению.
- Для "мониторинг аритмии с помощью умных часов" заранее отработайте: как быстро запускать ЭКГ и как подписывать эпизоды.
- Сравнивайте записи только в схожих условиях (покой/ходьба), иначе растёт риск ложных выводов.
- Договоритесь о маршруте подтверждения: что делаете после первого "подозрения".
Алгоритмы обнаружения аритмий: от простых правил до ИИ
Алгоритмы в носимых устройствах варьируют от правил на уровне "нерегулярные интервалы" до моделей машинного обучения, учитывающих форму сигнала и контекст. На практике важно не название подхода, а управляемость ошибок: когда алгоритм пропускает событие, а когда "перестраховывается".
- Скрининг фибрилляции предсердий: уведомление о нерегулярном ритме по PPG с просьбой снять одноотведённую ЭКГ.
- Документация симптомных эпизодов: "поймать" пароксизм наджелудочковой тахикардии или частую экстрасистолию в момент жалоб.
- Контроль лечения: проверка субъективного эффекта β-блокаторов/антиаритмиков по частоте приступов (с обязательной оговоркой: решение о терапии - только врачом).
- Наблюдение после процедур: ранняя сигнализация о рецидивах по изменениям регулярности и эпизодам тахикардии.
- Скрининг у групп риска: пожилой возраст, гипертония, храп/подозрение на апноэ сна - как повод к более частому наблюдению, но не к самодиагностике.
- Рассматривайте алгоритм как "фильтр внимания", а не как диагностический вердикт.
- При симптомах приоритет у записи ЭКГ, даже если PPG "молчит".
- Сохраняйте исходные фрагменты сигналов/ЭКГ, а не только итоговые "метки" приложения.
Клиническая точность: валидация и ограничения устройств
Точность носимых устройств зависит от качества контакта, сценария использования и того, какой ритм ищем. Для аритмий ключевой вопрос - есть ли у врача интерпретируемая запись (хотя бы одноотведённая ЭКГ) в момент события.
- Плюсы:
- Длительное наблюдение в быту повышает шанс зафиксировать редкие эпизоды.
- Низкий порог старта: пациент может начать с часов/регистратора и прийти уже с материалом.
- Событийная запись ЭКГ помогает сократить "серую зону" между жалобой и подтверждением.
- Ограничения:
- Артефакты движения, холодные кисти, слабый контакт, тремор - частые причины ложных срабатываний и плохой ЭКГ.
- PPG не заменяет ЭКГ: нерегулярность пульса не равна конкретной аритмии.
- Одно отведение ограничивает дифференциальную диагностику (часть аритмий и нарушений проводимости может быть неочевидна).
- Риск "диагностической тревожности": частые уведомления без клинической значимости.
- Оценивайте пригодность данных: есть ли чёткие зубцы/интервалы, совпадает ли время с симптомами.
- Не делайте выводов по одному уведомлению - добивайтесь повторяемости и фиксации ЭКГ.
- Если цель - подтверждение диагноза, заранее планируйте амбулаторное ЭКГ (а не только PPG).
Интеграция в практику врача: протоколы и рабочие процессы
Носимые устройства лучше всего работают в виде мини-протокола: кто инициирует мониторинг, что считается "событием", в каком формате пациент приносит данные, и когда назначается подтверждающее исследование. Это снижает хаос "принёс скриншоты" и экономит время на приёме.
Быстрые практические советы для пациента и врача
- Сформулируйте цель на 2-4 недели: "поймать эпизод сердцебиения" или "проверить нерегулярность ночью", а не "наблюдать всё подряд".
- Научите пациента снимать одноотведённую ЭКГ: сидя, опора на стол, не разговаривать, тёплые руки, 2-3 попытки подряд.
- Договоритесь о формате: один файл/отчёт с датой, временем, симптомом и длительностью, а не десятки разрозненных скриншотов.
- Определите "красные флаги" для немедленного обращения: обморок, выраженная одышка, боль в груди, стойкая тахикардия с плохим самочувствием.
Типичные ошибки и мифы в работе с данными
- Миф: "если приложение написало аритмию - диагноз поставлен". На деле требуется клиническая корреляция и подтверждение ЭКГ.
- Ошибка: оценивать качество по "красивому графику", а не по артефактам и условиям записи.
- Миф: "Холтер не нужен, ведь часы всё измеряют". При спорных случаях амбулаторное ЭКГ остаётся опорным методом.
- Ошибка: игнорировать лекарства/кофеин/нагрузку при интерпретации эпизодов.
- Миф: "чем чаще мерить, тем точнее". Без плана измерений растут ложные тревоги и выгорание пациента.
- Если пациент спрашивает "умные часы с ЭКГ купить", уточните: нужна именно ЭКГ-запись, а не только пульс по PPG.
- Если запрос "носимый кардиомонитор купить", сначала определите длительность и цель (симптомный эпизод vs редкие события).
- Вопросы "портативный холтер цена" и "диагностика аритмии цена" обсуждайте через маршрут обследования: какие исследования реально изменят тактику.
Этические, правовые и экономические аспекты внедрения
Этика и право здесь упираются в ожидания: пациент часто воспринимает уведомление как диагноз, а врач - как "шум". Экономика - в том, что лишние тревоги могут увеличивать обращения, а грамотный протокол, наоборот, сокращает лишние визиты и ускоряет подтверждение клинически значимых эпизодов.
Мини-кейс: как снижать ложные тревоги без потери чувствительности
Пациент регулярно получает уведомления о нерегулярном ритме во время ходьбы. Решение: переносить интерпретацию на записи в покое и требовать подтверждающую событийную ЭКГ при симптомах.
если уведомление получено во время активности: попросить повторить измерение в покое через 5-10 минут если есть симптомы или повторяемая нерегулярность в покое: снять 1-3 ЭКГ-записи подряд и передать врачу если симптомы тяжелые (обморок/боль в груди/одышка): срочное обращение за медицинской помощью
- Ясно проговорите пациенту границы: устройство помогает заметить, но не "ставит диагноз".
- Уточните, где и как хранятся данные и кто имеет к ним доступ (особенно при пересылке в мессенджерах).
- Снижайте "стоимость тревоги": протокол повторной проверки в покое + событийная ЭКГ.
Самопроверка перед запуском носимого мониторинга аритмий
- Понимаю, что хочу выявить: скрининг нерегулярности (PPG) или фиксацию эпизода (ЭКГ).
- Есть инструкция пациенту: как снять качественную одноотведённую ЭКГ и как отметить симптомы.
- Определены критерии эскалации: когда достаточно наблюдения, а когда нужен Холтер/12-канальная ЭКГ.
- Согласован формат передачи данных и срок обратной связи.
- Обсуждены риски тревожности и правила действий при тяжёлых симптомах.
Ответы на практические вопросы по применению
Можно ли поставить диагноз аритмии только по уведомлению часов?
Нет, уведомление - это сигнал к проверке. Для диагноза нужна интерпретируемая ЭКГ-запись и клиническая оценка.
Что информативнее для аритмий: PPG или ЭКГ в носимом устройстве?
PPG удобен для длительного скрининга нерегулярности, но ЭКГ полезнее для подтверждения эпизода. В идеале используются оба подхода: PPG находит подозрение, ЭКГ фиксирует событие.
Как правильно снимать ЭКГ на часах при симптомах?
Сядьте, зафиксируйте руки, обеспечьте плотный контакт, не разговаривайте и не двигайтесь. Сделайте 2-3 записи подряд и отметьте симптом и время.
Когда нужен Холтер, если уже есть записи с носимого устройства?
Когда эпизоды редкие, записи низкого качества, симптомы значимые или требуется уточнить тип нарушения ритма. Холтер часто выбирают как подтверждающий метод по назначению врача.
Почему устройство показывает "нерегулярный ритм", а самочувствие нормальное?
Возможны артефакты движения, плохой контакт, экстрасистолия без субъективных ощущений. Повторите измерение в покое и при возможности снимите ЭКГ.
Как обсуждать с пациентом покупку устройства без навязывания?
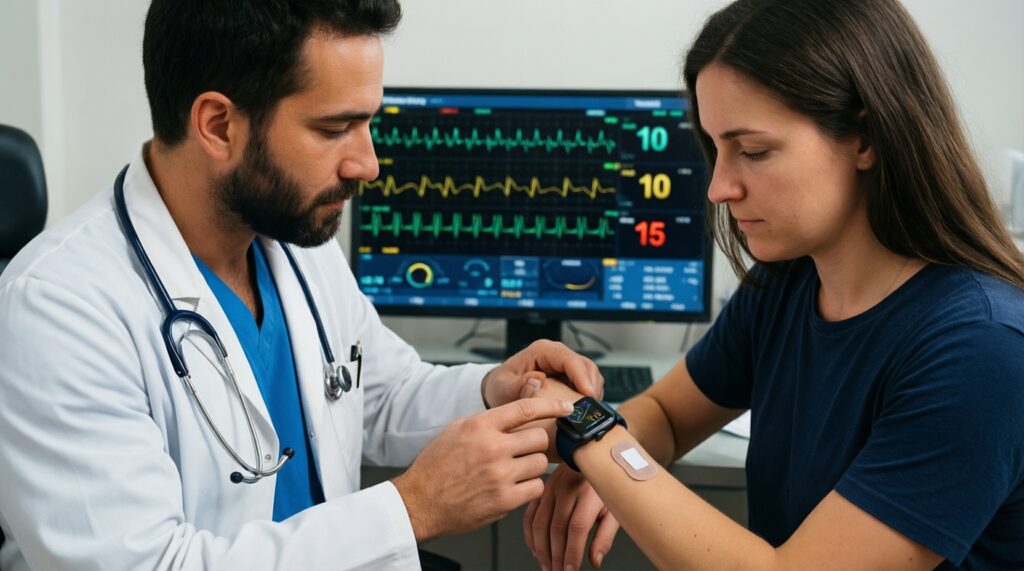
Отталкивайтесь от задачи: что именно нужно поймать и как часто это происходит. Затем подберите класс устройства (часы с ЭКГ, пластырь, регистратор) и маршрут подтверждения результатов.