Современное лечение хронической боли строится как долгосрочная программа: уточнить тип боли (ноцицептивная/нейропатическая/ноципластическая), оценить риски зависимости и осложнений, затем сочетать немедикаментозные меры, реабилитацию и обезболивание без опиоидов с регулярным мониторингом эффекта по функциям. При необходимости подключают нейромодуляцию и малоинвазивные вмешательства в клинике лечения хронической боли.
Краткие практические выводы по лечению без зависимости
- Начинайте с диагностики механизма боли и целей по функции, а не только по интенсивности.
- Сразу фиксируйте базовые метрики: интенсивность, сон, активность, настроение, работоспособность.
- Приоритет - обезболивание без опиоидов: НПВП/парацетамол по показаниям, местные средства, адъюванты при нейропатическом компоненте.
- Для лечения нейропатической боли заранее планируйте титрацию, контроль побочных эффектов и критерии отмены при неэффективности.
- Когнитивно-поведенческие и реабилитационные подходы повышают устойчивость результата и снижают риск хронификации.
- Опиоиды не являются стартовой стратегией при хронической боли: если обсуждаются - нужен строгий отбор, контракт целей и план прекращения.
Патофизиология хронической боли: ключевые механизмы и клиническое значение
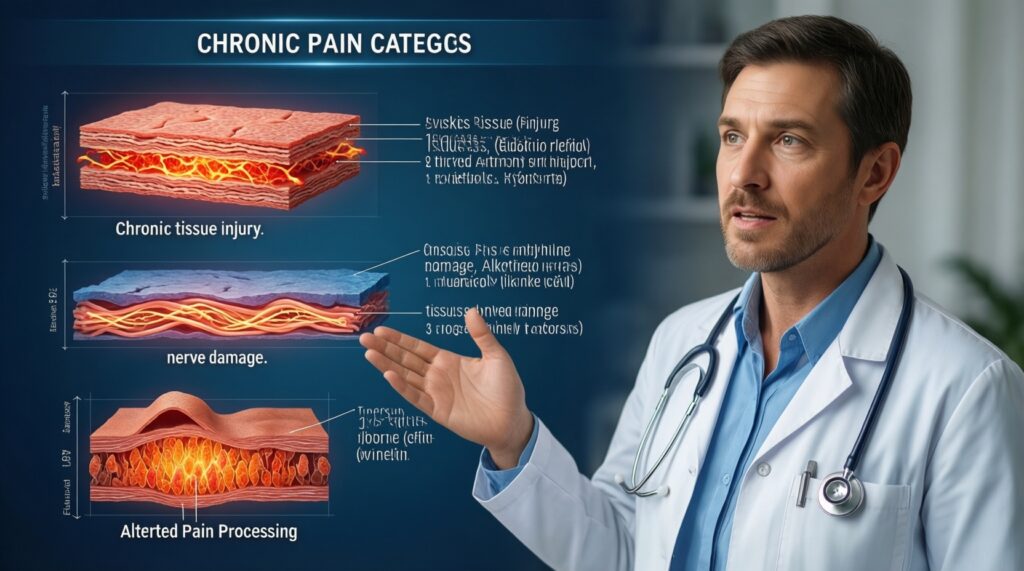
Клинически полезно разделять хроническую боль на: (1) ноцицептивную (тканевое повреждение/воспаление), (2) нейропатическую (поражение/дисфункция нервной системы), (3) ноципластическую (измененная обработка болевых сигналов без явного повреждения тканей). На практике часто встречается смешанный фенотип, что и определяет выбор современных методов лечения хронической боли.
Кому подходит мультимодальный подход
- Пациентам с болью > 3 месяцев и снижением функции (сон, ходьба, самообслуживание, работа).
- При рецидивирующих обострениях, когда монотерапия не дает устойчивого контроля.
- При подозрении на центральную сенситизацию (распространенная боль, аллодиния, гипералгезия, выраженная усталость).
Когда не стоит ограничиваться амбулаторным алгоритмом
- Подозрение на жизнеугрожающую причину (инфекция, опухоль, острый неврологический дефицит).
- Быстро прогрессирующая слабость, нарушения функции тазовых органов, выраженная системная симптоматика.
- Неконтролируемые психиатрические состояния или активное расстройство, связанное с употреблением психоактивных веществ - требуется междисциплинарное ведение.
Оценка риска и дифференциация: инструменты, шкалы и "красные флаги"
Перед тем как начинать лечение хронической боли по протоколу, подготовьте минимальный набор инструментов для типирования боли, оценки функции и рисков лекарственной терапии.
Что понадобится для первичного визита и последующего мониторинга
- Шкала интенсивности: NRS (0-10) или VAS - фиксируйте исходно и при каждом изменении терапии.
- Функциональная цель: 1-3 измеримые цели (например, ходьба/сон/возврат к нагрузке).
- Скрининг нейропатической боли: DN4 или painDETECT (для обоснования адъювантов и маршрутизации).
- Оценка психосоциальных факторов: тревога/депрессия (PHQ-9, GAD-7), катастрофизация, избегание активности.
- Риск проблемного приема анальгетиков: краткий чек-лист по истории зависимостей, седативных препаратов, алкоголя, ранних повторных обращений за обезболиванием.
- Медикаментозные риски: сопутствующие заболевания, ЖКТ/сердечно-сосудистые/почечные риски (важно для НПВП), когнитивные нарушения и риск падений (важно для седативных адъювантов).
"Красные флаги", при которых нужно менять тактику
- Новые/прогрессирующие очаговые неврологические симптомы, нарастающая слабость.
- Лихорадка, немотивированная потеря массы тела, онкологический анамнез.
- Ночные боли с прогрессированием, выраженная утренняя скованность с системными проявлениями.
- Травма, остеопороз, длительный прием ГКС (риск переломов).
- Подозрение на лекарственно-индуцированную проблему (например, головная боль из-за чрезмерного приема анальгетиков).
Фармакологические подходы без опиоидов: выбор, дозирование, побочные риски
Ниже - практический алгоритм, ориентированный на обезболивание без опиоидов и снижение риска лекарственной зависимости. Он подходит для большинства хронических болевых синдромов при отсутствии "красных флагов" и с регулярной переоценкой пользы/риска.
Риски и ограничения перед стартом (risk-aware)
- Не усиливайте терапию без повторной верификации механизма боли (нейропатический/воспалительный/ноципластический компонент).
- Избегайте полипрагмазии: добавляйте по одному вмешательству, иначе невозможно понять, что работает и что дает побочные эффекты.
- Планируйте критерии остановки: если нет функционального улучшения, препарат не "продолжают на всякий случай".
- Учитывайте седативные эффекты и риск падений (особенно у пожилых и при комбинировании с алкоголем/снотворными).
- При длительном течении и высокой выраженности симптомов заранее определите, когда нужна клиника лечения хронической боли (междисциплинарная программа).
-
Сформулируйте цель терапии и baseline-метрики.
Зафиксируйте NRS/VAS, 1-3 функциональные цели и ключевые ограничения (сон, ходьба, работа). Это позволит отличать реальное улучшение от колебаний боли.
-
Подберите базовую анальгезию под тип боли и коморбидность.
Для ноцицептивного/воспалительного компонента рассмотрите парацетамол и/или НПВП с учетом ЖКТ/СС/почечных рисков и минимально эффективной схемы на ограниченный период.
- Проверьте сопутствующие антикоагулянты/антиагреганты и историю язв/кровотечений.
- Оговорите запрет на одновременный прием нескольких НПВП.
-
При подозрении на нейропатический компонент добавьте адъювант.
Для лечения нейропатической боли чаще рассматривают антидепрессанты с анальгетическим эффектом (например, SNRI/ТЦА) или противосудорожные препараты; выбор зависит от профиля симптомов (сон, тревога) и переносимости. Начинайте с малых доз и титруйте постепенно, оценивая эффект по функции.
- Скрининг DN4/painDETECT помогает обосновать выбор и маршрут к специалисту.
- Отслеживайте сонливость, головокружение, когнитивное торможение; предупреждайте о рисках вождения.
-
Добавьте местные и топические средства, когда это рационально.
При локализованной боли (например, мягкие ткани, суставы, поверхностная нейропатическая боль) топические НПВП или местные анестетики могут снизить системную нагрузку и упростить долгосрочный режим.
-
Сделайте план обострений и ограничьте "спасательные" препараты.
Согласуйте, что делать при flare-up: кратковременная коррекция нагрузки, локальные методы, короткий курс базовой анальгезии. Избегайте эскалации до опиоидов как стандартного сценария обострения.
-
Проведите переоценку через короткий интервал и решите: продолжать, менять или отменять.
Если нет клинически значимого улучшения функции и приемлемой переносимости, прекращайте неэффективное и переходите к следующему варианту (или комбинируйте осторожно при разных механизмах боли). Это ядро безопасного лечения хронической боли.
Нейромодуляция и малоинвазивные вмешательства: показания и эффективность
Интервенционные методы и нейромодуляция рассматриваются, когда есть четкая мишень (нерв/сустав/фасеточный синдром), подтвержденный механизм боли и недостаточный ответ на консервативные современные методы лечения хронической боли. Перед направлением важно согласовать критерии успеха и план реабилитации после процедуры.
Чек-лист проверки результата и безопасности (после процедуры/курса)
- Есть улучшение функции (ходьба, сон, переносимость нагрузки), а не только снижение NRS.
- Снижение потребности в "спасательных" анальгетиках без усиления тревоги/избегания активности.
- Отсутствуют новые неврологические симптомы (онемение, слабость, прогрессирование боли по дерматому).
- Нет признаков инфекции/осложнений в зоне вмешательства (боль, покраснение, температура, выделения).
- План реабилитации активирован в первые недели: дозированная активность, обучение, контроль техники движений.
- Определена дата контрольной оценки и критерии повторения/смены метода.
- Психологические факторы учтены (ожидания, страх движения), чтобы не "переоценить" эффект процедуры.
Психологические методы: КТП, тренировки саморегуляции и терапия боли
Психологические вмешательства при хронической боли - это не "про эмоции", а про изменение болевой обработки, поведения и нагрузки на нервную систему. КТП, обучение навыкам саморегуляции, работа со сном и катастрофизацией усиливают эффект медикаментов и реабилитации и уменьшают вероятность перехода к лекарственным стратегиям с риском зависимости.
Типичные ошибки внедрения, которые снижают эффект
- Объяснение в стиле "боль у вас в голове" вместо биопсихосоциальной модели и нормализации механизмов сенситизации.
- Ставка только на релаксацию без поведенческих целей (сон, активность, экспозиция движениям).
- Отсутствие домашней практики: навыки саморегуляции не закрепляются между сессиями.
- Игнорирование нарушений сна: бессонница поддерживает гипервозбудимость и снижает порог боли.
- Нереалистичные ожидания "снять боль полностью" вместо цели "вернуть контроль и функцию".
- Слишком резкая активизация без градуировки нагрузки, что провоцирует flare-up и закрепляет избегание.
- Неучет тревоги/депрессии и травматического опыта, которые усиливают болевую интерпретацию и напряжение.
Реабилитация и программы самоуправления: планирование, упражнения и мониторинг
Реабилитация - базовый компонент, который делает лечение хронической боли устойчивым. Выбор формата зависит от ресурса пациента, доступности специалистов и выраженности ограничений.
Альтернативные форматы, когда они уместны
- Градуированная физическая активность с дневником нагрузки: подходит при страхе движения и колебаниях симптомов; цель - стабильная "база" активности с медленным наращиванием.
- Мультидисциплинарная программа в клинике лечения хронической боли: уместна при высокой инвалидизации, длительном стаже, смешанной боли и выраженных психосоциальных факторах.
- Теле-реабилитация и обучение самоуправлению: полезно при ограниченной мобильности/доступности; требует регулярного мониторинга метрик и обратной связи.
- Работа с эргономикой и возвращением к труду: при профессионально-обусловленных перегрузках, повторяющихся обострениях, необходимости адаптации рабочего места.
Ответы на типичные клинические дилеммы при хронической боли
Если боль "везде" и обследования без значимых находок - что делать дальше?
Проверьте признаки ноципластической боли и центральной сенситизации, оцените сон и настроение. Сместите цель на функцию, начните реабилитацию с градуировкой и добавьте психологические методы (КТП/саморегуляция).
Когда оправдано направление в клинику лечения хронической боли?
Когда есть стойкое ограничение функции, смешанный механизм боли, неэффективность нескольких последовательных линий терапии или высокий риск осложнений/зависимого поведения. Там проще собрать междисциплинарный план и мониторинг.
Как безопасно реализовать обезболивание без опиоидов, если пациент просит "что-то сильнее"?
Согласуйте измеримые цели, объясните риски и низкую полезность опиоидов при многих хронических синдромах. Предложите ступенчатую мультимодальную схему с четкими сроками переоценки и критериями смены терапии.
Что считать успехом лечения хронической боли: снижение NRS или другое?
Главный показатель - улучшение функции: сон, активность, участие в жизни и работе. NRS используйте как вспомогательную метрику для отслеживания динамики и обострений.
Как не пропустить необходимость лечения нейропатической боли?
Ищите жгучую/стреляющую боль, аллодинию, парестезии, распределение по нерву; подтвердите скринингом DN4/painDETECT. При подтверждении выбирайте адъюванты с планом титрации и контроля переносимости.
Сколько времени ждать эффект от "адъювантов" при нейропатическом компоненте?
Оценивайте по заранее оговоренному окну наблюдения и функциональным метрикам, а не по первым дням. Если улучшения нет и переносимость плохая - не затягивайте, корректируйте схему или маршрут к специалисту.
Какие "современные методы лечения хронической боли" чаще всего дают устойчивый результат?
Те, что комбинируют: обучение пациента, реабилитацию, психологические навыки и таргетную фармакотерапию по механизму боли. Устойчивость обеспечивает регулярная переоценка и активное самоуправление, а не один "сильный" препарат.