Скрининг реально снижает смертность только там, где доказано: раннее выявление меняет тактику лечения и выигрывает время без чрезмерного вреда. Практически это сводится к нескольким программам: маммография, скрининг колоректального рака (FIT/колоноскопия), скрининг рака шейки матки (HPV и/или ПАП-тест) и низкодозовая КТ лёгких у строго отобранных курильщиков.
Ключевые выводы о скринингах, снижающих смертность
- Польза доказана не для "онкоскрининга вообще", а для конкретных опухолей и конкретных групп риска.
- Скрининг - это программа с интервалом и маршрутизацией, а не разовая "проверка на всё".
- Положительный скрининг почти никогда не равен диагнозу: он запускает уточняющую диагностику.
- Риски скрининга - ложноположительные результаты, осложнения инвазивных процедур, гипердиагностика и тревога.
- Выбор метода зависит от возраста, анамнеза, переносимости процедуры и доступности качественного выполнения.
- Вопрос "скрининг рака цена" корректно обсуждать только вместе с тем, что именно вы покупаете: метод, интервал, качество, дальнейшие шаги при находках.
Какие скрининги имеют доказанную пользу для снижения смертности
Под "скринингом, снижающим смертность" в клинической практике понимают регулярное обследование бессимптомных людей, которое в исследованиях приводило к уменьшению смертей от конкретного рака за счёт более раннего выявления и лечения или удаления предраковых изменений.
Важно различать: 1) скрининг популяционный (по возрасту), 2) скрининг повышенного риска (по факторам риска), 3) "чекапы/онкомаркеры" без доказанной пользы. Последнее часто продаётся как онкоскрининг в клинике, но не обязательно улучшает исходы и может увеличивать число ненужных обследований.
Практический минимум, который чаще всего обсуждают в амбулаторной работе, выглядит так:
- Рак молочной железы: маммография по возрасту/риску.
- Колоректальный рак: FIT (иммунохимический тест кала на скрытую кровь) и/или колоноскопия по возрасту/риску.
- Рак шейки матки: HPV-тестирование и/или ПАП-тест по возрасту и истории обследований.
- Рак лёгкого: низкодозовая КТ (НДКТ) только у тщательно отобранных курильщиков/бывших курильщиков с высоким риском.
| Вид скрининга | Целевая группа (в целом) | Типичный интервал | Доказанная польза | Возможный вред/ограничения |
|---|---|---|---|---|
| Маммография | Женщины без симптомов; старт и частота зависят от возраста и риска | Регулярно, по возрастным рекомендациям/риску | Снижение смертности от рака молочной железы в популяционных программах | Ложноположительные находки, дополнительная визуализация/биопсия, гипердиагностика |
| FIT (кал на скрытую кровь, ИХА) | Взрослые без симптомов, средний риск | Обычно ежегодно/раз в несколько лет (зависит от программы) | Снижение смертности от колоректального рака при программном применении | Ложноположительные/ложноотрицательные результаты; при "плюсе" нужна колоноскопия |
| Колоноскопия (в т.ч. после положительного FIT) | Средний риск (как первичный метод - по программе) и повышенный риск | Реже, чем FIT; интервал зависит от находок | Профилактика за счёт удаления аденом + раннее выявление | Инвазивность, осложнения (кровотечение/перфорация), качество зависит от подготовки и эндоскописта |
| HPV-тест и/или ПАП-тест | Люди с шейкой матки в целевом возрастном диапазоне, без симптомов | Регулярно, интервал зависит от метода и предыдущих результатов | Снижение смертности через выявление предрака/раннего рака | Ложноположительные результаты, необходимость кольпоскопии; психологическая нагрузка |
| Низкодозовая КТ лёгких | Только группы высокого риска по курению/анамнезу | Как правило, ежегодно, пока сохраняется высокий риск (по программе) | Снижение смертности от рака лёгкого у отобранных высокорисковых групп | Ложноположительные узлы, каскад обследований, лучевая нагрузка, переобследование |
Рак молочной железы: маммография - когда начинать и с какой частотой
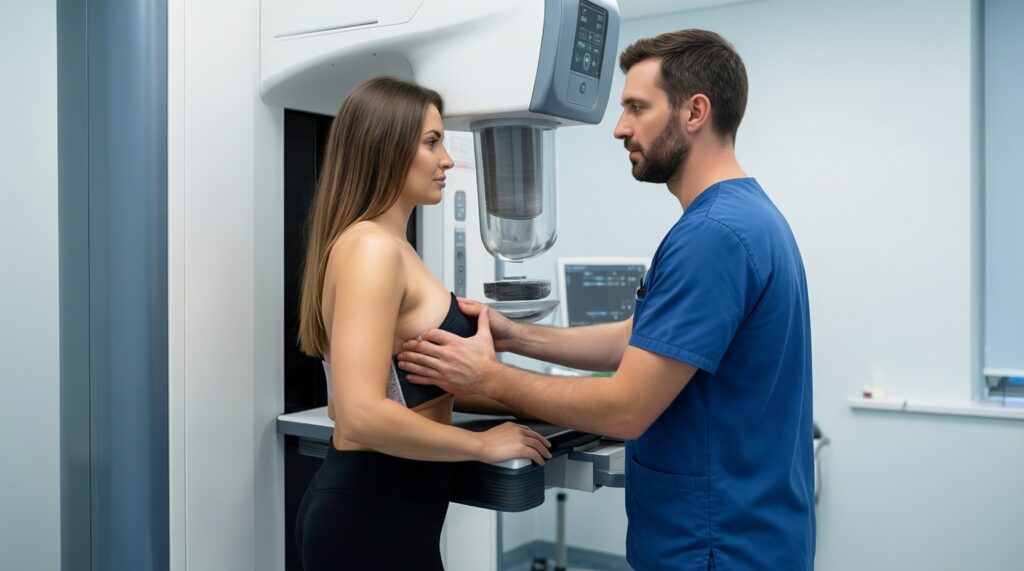
Маммография - базовый метод скрининга рака молочной железы, потому что выявляет небольшие опухоли и некоторые формы предраковых изменений до появления симптомов. Смысл не в "разовой маммографии", а в повторяемости и правильной маршрутизации находок.
- Кто подлежит скринингу: женщины без симптомов; старт и интервал зависят от возраста и индивидуального риска (семейный анамнез, носительство патогенных вариантов генов, перенесённая лучевая терапия на грудную клетку и т.п.).
- Метод: маммография (чаще цифровая; при высокой плотности ткани по показаниям добавляют УЗИ/МРТ, но это не "замена" маммографии для среднего риска).
- Интервал: определяется национальными/локальными рекомендациями и вашим профилем риска; важнее соблюдать выбранный интервал, чем "разово проверить".
- Что считается скринингом: обследование при отсутствии жалоб; при симптомах (уплотнение, втяжение, выделения) это уже диагностический путь.
- Критично для качества: стандартизированное описание, сравнение с прежними снимками, возможность дообследования (прицельные снимки, томосинтез - по показаниям).
Мини-сценарии применения (как это выглядит на практике):
- Женщина без жалоб, средний риск. Выбираете программу по возрасту: записываетесь на регулярную маммографию в одном месте, чтобы снимки сопоставлялись.
- Отягощённый семейный анамнез. До начала скрининга уточняете риск (генетическое консультирование по показаниям), после чего интервал и набор методов могут отличаться от популяционного.
- "Хочу маммографию сделать платно и прямо сейчас". Уточняете, что будет при находке: кто интерпретирует, как быстро сделают дообследование/биопсию, есть ли мультидисциплинарная маршрутизация.
Практический совет: обсуждая маммографию сделать платно, просите копию исследования (DICOM/диск/ссылка) и письменное заключение со стандартной категоризацией, чтобы избежать повторов и разночтений.
Колоректальный рак: скрининг от FIT до колоноскопии - что выбрать
Задача скрининга колоректального рака двойная: 1) поймать рак на ранней стадии, 2) предотвратить рак, удалив аденоматозные полипы. FIT - неинвазивный "фильтр" для популяции; колоноскопия - уточнение при положительном FIT и/или первичный метод в отдельных программах и при повышенном риске.
Типичные сценарии выбора (практика, а не теория):
- Средний риск, нет симптомов, не готовы к инвазии. Начинаете с FIT по программе. При отрицательном - повтор по интервалу; при положительном - колоноскопия.
- Средний риск, хотите "сделать и забыть" на более длительный срок. Обсуждаете первичную колоноскопию, но принимаете риски инвазивности и требования к подготовке.
- Положительный FIT. Это не диагноз рака, а показание к колоноскопии в разумные сроки; повторять FIT "чтобы перепроверить" обычно плохая стратегия.
- Повышенный риск (родственник 1-й линии с КРР/полипами, наследственные синдромы, ВЗК). Маршрут и старт раньше, часто сразу колоноскопия; интервал зависит от находок и рекомендаций специалиста.
- Появились симптомы (кровь, анемия, похудение, изменение стула). Это уже диагностика, а не скрининг; тактика определяется клиникой, а не календарём скрининга.
Запрос "колоноскопия цена и где сделать" имеет смысл дополнять вопросами качества: кто выполняет, будет ли седация, как оценивают качество очистки, фиксируют ли фотопротокол, возможна ли полипэктомия в тот же сеанс, как быстро выдают гистологию и рекомендации по интервалу следующего контроля.
Рак шейки матки: роль ПАП-теста и HPV-тестирования в предотвращении смертей
Скрининг рака шейки матки работает потому, что у большинства случаев есть распознаваемая предраковая стадия, связанная с онкогенными типами HPV. Практически важны два инструмента: HPV-тест (выявляет риск) и цитология (ПАП-тест - оценивает клеточные изменения). Конкретный алгоритм зависит от возраста и предыдущих результатов.
Мини-сценарии применения (что делать в кабинете/клинике):
- Регулярный скрининг, всё было нормально. Продолжаете по интервалу программы тем же методом (HPV и/или ПАП), не "усиливая" каждый раз набором анализов без показаний.
- HPV положительный при отсутствии симптомов. Это сигнал к маршруту дообследования (часто повторный тест/рефлекс-цитология/кольпоскопия по протоколу), а не повод "сразу лечить".
- Давно не обследовались. Выгоднее вернуться в системный скрининг (с понятным интервалом), чем сдавать разрозненные анализы ежегодно.
Плюсы (что вы реально получаете):
- Выявление предраковых изменений до развития инвазивного рака.
- Стратификация риска: HPV-тест помогает понять, кому нужно более пристальное наблюдение.
- Понятная маршрутизация: "скрининг → триаж → кольпоскопия/биопсия по показаниям".
Ограничения (что важно проговорить заранее):
- HPV-инфекция часто транзиторна; положительный тест не означает рак и может требовать наблюдения, а не немедленного вмешательства.
- Нужна качественная лаборатория и корректный забор материала; иначе растут ложные результаты.
- Скрининг не заменяет обращение при симптомах (контактные кровянистые выделения, боли, необычные выделения).
Если вы сравниваете "тест на рак шейки матки HPV и ПАП-тест цена", уточняйте, что входит: тип HPV-теста (высокоонкогенные типы), есть ли рефлекс-цитология, кто и как интерпретирует результаты, и какой следующий шаг прописан в заключении.
Рак лёгкого: низкодозовая КТ для курильщиков и оценка риска
Низкодозовая КТ лёгких - не универсальный "скрининг для всех", а инструмент для людей с высоким риском по курению, где польза перевешивает вред. Ключевой этап - правильный отбор по риску и готовность системы вести находки (узлы) по протоколам наблюдения.
- Миф: "Сделаю КТ лёгких раз в год - значит, защищён". На практике: без корректного отбора вы увеличиваете вероятность ложноположительных узлов и каскада обследований.
- Ошибка: назначать НДКТ при любом кашле. Правильно: при симптомах это диагностический путь; скрининг - для бессимптомных.
- Ошибка: выбирать "обычную КТ" вместо низкодозовой. Правильно: именно низкодозовый протокол для скрининга, где это предусмотрено.
- Миф: "Если бросил курить - скрининг не нужен". На практике: риск снижается не сразу; решение зависит от стажа и времени после отказа.
- Ошибка: проводить НДКТ без плана ведения узлов. Правильно: заранее понимать, кто интерпретирует по стандартизированным критериям и как назначается контроль.
Оценка пользы и вреда: переклиника, ложноположительные результаты и переобследование
Главный практический риск - "переклиника": когда скрининг превращается в бесконечные уточнения без ясного порога действий. Это происходит при несоблюдении интервалов, использовании неподходящего метода и попытке "проверить всё" онкомаркерами или случайными КТ/МРТ без показаний.
Мини-кейс (логика принятия решений): пациентка без жалоб приходит с запросом "онкоскрининг в клинике" и списком анализов.
- Определите, есть ли симптомы. Если да - это диагностика, а не скрининг.
- Оцените риск: возраст, семейный анамнез, курение, перенесённые заболевания/облучение.
- Выберите 1-2 скрининга с доказанной пользой под её профиль (а не "пакет").
- Заранее согласуйте маршрут "что делаем при находке": сроки, специалисты, пороги для биопсии/контроля.
- Зафиксируйте интервал следующего шага и критерии, когда обращаться внепланово.
Практическая подсказка по "цене": вопрос "скрининг рака цена" корректно сравнивать по полной стоимости маршрута: первичный тест + обязательное подтверждение при положительном результате + стоимость осложнений/повторов при низком качестве. Дешёвый вход часто означает дорогой и тревожный выход.
Ответы на частые практические сомнения о скрининге
Есть ли смысл сдавать "онкомаркеры на всё" вместо скрининга?
Для популяционного скрининга большинства раков онкомаркеры не подходят: много ложноположительных и ложноотрицательных результатов. Скрининг строят вокруг методов, которые доказанно улучшают исходы в целевой группе.
Если я хочу онкоскрининг в клинике, что спросить до оплаты?
Спросите, какие именно программы скрининга с доказанной пользой вам предлагают по возрасту/риску и что будет при находке (маршрут, сроки, кто ведёт). "Пакеты" без протокола дальнейших действий - частая причина переобследований.
Как понять, нужна ли мне маммография или достаточно УЗИ?
При среднем риске базовый метод скрининга - маммография, а УЗИ чаще служит дополнением по показаниям. Окончательный выбор зависит от возраста, плотности ткани и вашего риска.
Я хочу маммографию сделать платно: на что обратить внимание?
Критичны качество интерпретации и сопоставимость с предыдущими снимками, а также быстрый доступ к дообследованию при находке. Уточните формат выдачи изображений и стандартизированность заключения.
Что лучше: FIT или сразу колоноскопия?
FIT удобнее как регулярный неинвазивный "фильтр" для среднего риска, а колоноскопия обязательна при положительном FIT и предпочтительна при повышенном риске. Выбор зависит от готовности к инвазии и качества доступной эндоскопии.
Где искать "колоноскопия цена и где сделать", чтобы не ошибиться с качеством?

Сравнивайте не только цену, но и условия: подготовка, седация, возможность удаления полипов, фотопротокол, сроки гистологии и рекомендации по интервалу наблюдения. Низкая стоимость без этих параметров часто означает компромиссы по качеству.
Как интерпретировать запрос "тест на рак шейки матки HPV и ПАП-тест цена" - что важнее цены?
Важнее, какой алгоритм заложен: какой HPV-тест, есть ли рефлекс-цитология и чёткий следующий шаг при положительном результате. Цена без понимания маршрута не отражает реальную ценность обследования.